disease
疾患
痛風
「痛風(つうふう)」は生活習慣病のひとつです。 老廃物である尿酸が体内に増えすぎて結晶化したもの(尿酸塩結晶)が、主に足の親指の付け根などの関節に沈着して、剥がれ落ちることで関節炎を引き起こす病気です。急な関節炎によって、激しい痛みや腫れの痛風発作が突然起こりますが、1週間も経つと嘘のように痛みが引いていく、という特徴があります。
痛風の発症には「尿酸値が高いこと(高尿酸血症)」が背景としてありますが、発作が起こるまで無症状なので、人間ドックや健康診断などで指摘されて初めて気づく方がほとんどです。しかし、尿酸値が高い場合は、痛風に加えて、腎臓・心血管疾患、尿路結石といった合併症を引き起こすリスクがあるため、痛みの有無に関係なく「適切な尿酸値コントロール」を続けることが大切です。
痛風発作で痛みがある方はもちろん、健康診断・人間ドックで尿酸値異常を指摘された方も、お気軽に当院までご相談ください。
痛風のセルフチェック
次のような症状に心当たりはありませんか?
もし思い当たる場合には、痛風の可能性があります。
突然の足の痛み(特に親指付け根)や腫れなど自覚症状があるときは、すみやかにご来院ください。
- 人間ドック・健康診断などの血液検査で「尿酸値が高い」と指摘された
- 暴飲暴食をした後、急に「足の親指のつけ根」が赤く腫れて痛くなった
- 足関節、足の甲、アキレス腱のつけ根、膝関節、手関節が赤く腫れて痛い
- 肘・手の甲・耳の縁が腫れて、中に白っぽい塊がある
- 夜になると関節が痛くなる
痛風とは?
「痛風」の語源は諸説ありますが、「風が当たっただけでも痛い」「風のように強弱がある痛み」といった様子から名づけられたとされています。
痛風の疫学
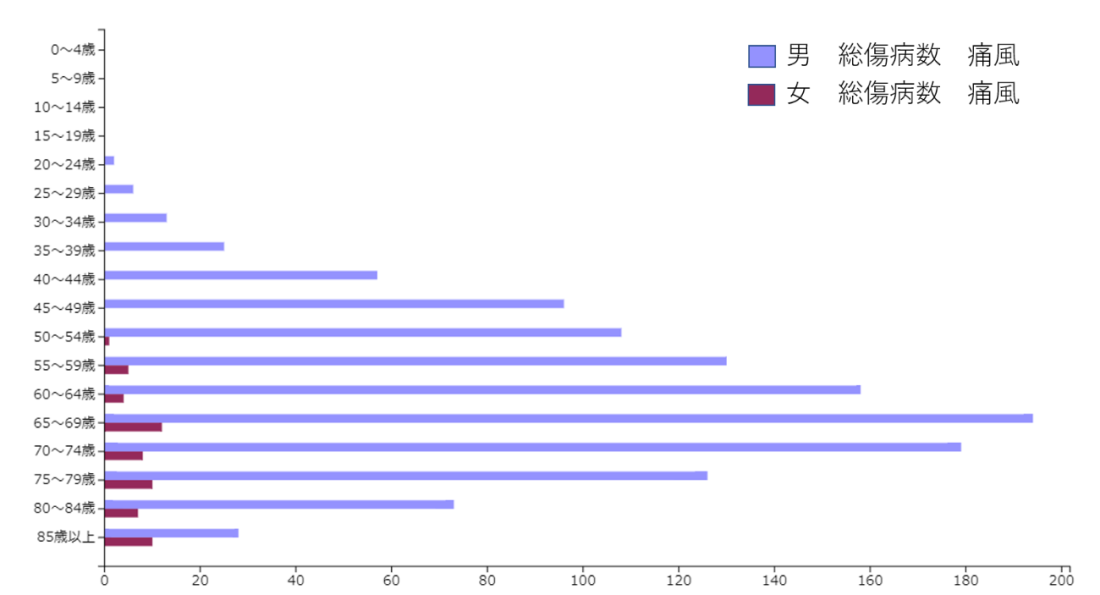
一昔前まで、「痛風はぜいたく病」と揶揄されていましたが、近年は食生活の欧米化に伴い、この30年間で患者数が約5倍に増え、今や「生活習慣病」のひとつとなっています。厚生労働省の国民生活基礎調査によると、2019年時点での推定患者数は約125万人と報告*1され、さらに痛風の前段階である「高尿酸血症」も約1,100万人を超えていると推定されています。
https://www.e-stat.go.jp/dbview?sid=0003442378
また、女性ホルモン(エストロゲン)には尿酸の排泄を促す働きがあることから、患者様の約95%は男性となっています。60代に発症ピークがありますが、初めて痛風発作が出た方の年齢を見ると、30代40代と若い世代です。この結果を裏付けるかのように、ある調査では30代40代男性の約3割に高尿酸血症がみられたとする報告もあります。
(グラフ) 国民生活基礎調査 令和元年国民生活基礎調査 健康 全国編|厚生労働省
※※政府統計の総合窓口(e-Stat)を基に凡例位置を修正
痛風の原因
痛風の原因は「尿酸塩の関節内での結晶化および沈着」です。
こうした尿酸塩の結晶化を起こす背景には「血中尿酸値の高い状態が続いている」ことが挙げられます。
※血清尿酸値7.0mg/dL以上を「高尿酸血症」と定義しています。
高尿酸血症の方はそうでない方と比べて、痛風を発症しやすい状態ではありますが、必ずしも痛風を発症するわけではありません。

痛風発症の危険因子
尿酸値が高い状態に加えて、次のような危険因子が組み合わさることで痛風が発症しやすくなると考えられています。
- 体質(遺伝素因)
- 高血圧
- 肥満
- 過剰なアルコール摂取の習慣がある
- 食事の時間が不規則
- ジュース・清涼飲料水をよく飲む
- 甘いもの好き
- ストレスが多い
- 30代以上
- 男性
- 家族や親族に痛風の方がいる
- 降圧利尿剤を服用している
尿酸とプリン体の関係
尿酸とは「プリン体」が分解されてできた「老廃物」の一種です。
私たちは、身体を動かすためのエネルギー源として、体内で常に「プリン体」を産生しています。肝臓で「尿酸」に分解され、血中に一定量存在しており、抗酸化物質としても働いています。通常1日に作られる尿酸は約700mgで、不要分は腎臓から尿・便として排出されます。しかし、体内の尿酸量が多くなると排泄しきれず、体内に尿酸が残ります。
また、プリン体と言えば「ビールに多く含まれる、身体に悪いもの」というイメージがあるかもしれませんが、本来は肉・魚・穀物・野菜に含まれている「旨味の元」です。
そのため、美味しいものには多く含まれ、特にレバー類・煮干し・干ししいたけなど一見ヘルシーそうに見える食品には、ビールの含有量と比べて、はるかに高いプリン体が含まれています。
「ビール以外のアルコールなら、たくさん飲んでも尿酸値は上がらない」と思われる方もいらっしゃいますが、アルコール自体に尿酸値を上げる作用があるので、ビール以外のアルコール摂取も程々にしておいた方が良いでしょう。
痛風の症状
痛風の症状では、関節炎による「足の付け根の激痛」を思い浮かべる方が多いことでしょう。この有名な症状は「急性関節炎」によるものですが、痛風による関節炎には「急性」の他に「慢性」もあり、それぞれ現れる症状が異なります。
痛風の関節炎の分類と症状
痛風による関節炎の多くは「足の親指の付け根」に起こりますが、足首・足の甲・かかと、稀に手や耳(上半分)に起こるケースもあります。
- 急性関節炎
突然、一つの関節に激しい痛みが現れる「痛風発作」や、関節が赤く腫れて熱を持つ症状がみられます。痛みのピークは半日~1日程度で、1~2週間後には痛みが解消します。痛風発作の前に予兆として「関節の違和感(ムズムズ感)」を覚える人もいます。 - 慢性関節炎
尿酸値をコントロールせず、高尿酸血症が続いて痛風発作の再発を繰り返すようになると、次第に「慢性関節炎」に移行します。次の痛風発作までは、発作と比べると痛くない程度の痛みが続くようになります。また、手足の指先、肘、膝、アキレス腱、耳などに尿酸塩の結晶が溜まって腫れる「痛風結節」が現れたり、関節の変形が生じたりすることがあります。

https://www.joa.or.jp/public/sick/condition/gout.html
痛風発作が激痛となる理由
体内の尿酸量が増えて、高尿酸血症状態になると、血中に溶け切らない過剰な尿酸が結晶化します(尿酸塩結晶・尿酸ナトリウム結晶)。この尿酸塩結晶は細長い針状の結晶で、次第に関節に沈着するようになります。
運動など、何らかの理由で関節から尿酸塩結晶が崩れ落ちると、白血球が「尿酸塩結晶」を敵とみなして激しく攻撃することで炎症が起こり、強烈な痛みとなるのです。
痛風の検査・診断
当院は治療ガイドライン*2に準拠して、痛風の判断を行っています。
関節内の尿酸塩結晶や痛風結節の存在があれば確定診断となりますが、一般的には痛風特有の臨床症状、画像検査、血中尿酸値が高いなどの状況から、総合的に診断することが多いです。
*2(参考)高尿酸血症・痛風治療ガイドライン ダイジェスト版|日本痛風・核酸代謝学会
https://www.tufu.or.jp/pdf/guideline_digest.pdf
また、必要に応じて、様々な検査を組み合わせ、痛風の状態・合併症の有無などを調べます。
問診・視診・触診
自覚症状(関節の痛み・腫れ)、既往症、飲酒・食事・運動などの生活習慣、家族歴(家族に痛風の方はいるか)、服用中の薬などを詳しくお伺いします。
血液検査
採血で「尿酸値」を測定します。また、痛風(高尿酸血症)の方は、高血圧・脂質異常症などの生活習慣病を合併しているケースが多いため、肝機能・コレステロール・血糖値も一緒に調べます。
ただし、痛みの出ている痛風発作中や直後では、普段より尿酸値が低下するケースもあるため、「尿酸値が低い=痛風ではない」と痛風を否定することはできません。そういった場合には、症状が落ち着いた別日に改めて検査を行います。
尿検査
尿のpH値を調べます。体内の尿酸が増えると、尿は酸性になります。
超音波検査(エコー検査)
エコーで関節内の尿酸血症量や関節炎の程度を把握します。また、痛風の合併症である腎結石・尿管結石なども併せて確認します。
関節液検査
炎症を起こしている関節内に溜まった関節液を針で採取して、顕微鏡にて尿酸塩結晶の有無を調べます。存在が確認できれば確定診断となりますが、針を刺すため痛みがあり、患者様のご負担がやや大きいので、現在はあまり広く行われていません。
このほか、尿酸クリアランス検査として、血中尿酸値が高くなっている原因(腎臓の尿酸排泄効率)を調べる尿検査や、腎機能を調べるクレアチニン測定などを行う場合があります。
※必要に応じて、適宜対応病院をご紹介します。
痛風の治療
痛風では「関節炎の治療」「尿酸値を下げる治療」による尿酸値の適正なコントロールが重要となります。痛風発作を抑えてから、尿酸値を下げる治療を行います。
当院は痛風・高尿酸血症の管理基準である「6-7-8ルール」を用いて、治療に当たっております。
<6-7-8ルール>
- 尿酸値7.0mg/dl以上で「高尿酸血症」と定義する
- 尿酸値8.0mg/dl以上で、薬物治療の開始が望まれる
- 治療中は尿酸値を6.0mg/dl以下にコントロールする
また、痛風関節炎を繰り返す、痛風結節などの合併症がある場合には薬物治療が必要となります。
痛風による関節炎の治療
痛風発作で強い痛みや腫れが現れているときは、主に消炎鎮痛剤を用いて、痛みの緩和・関節炎の改善に努めます。できるだけ患部を安静にして、冷やすことで痛みが和らぎます。
また、関節の違和感(ムズムズ感)など発作予兆があるときには、白血球の働きを抑えるお薬を服用します。ただし、ダウン症・先天異常児の出生報告があるため、女性だけでなく、男性の服用においても注意が必要です。
尿酸値を下げる治療
生活習慣の見直しや薬物治療で、尿酸値をコントロールしていきます。
- 生活習慣の改善
痛風は生活習慣病なので、尿酸値が7.0mg/dL~8.0mg/dL未満であれば、原則的に食事療法・運動療法などによる「生活習慣の改善」が治療の基本となります。高尿酸血症の方の多くに肥満傾向があるため、肥満解消は特に効果的です。- 食事療法
プリン体の多い食品(内臓類・肉類・魚介類・干物など)や高カロリー食、清涼飲料水などの過剰摂取は避けましょう。また、ビール以外にもアルコール飲料は大量摂取しないように気を付けましょう。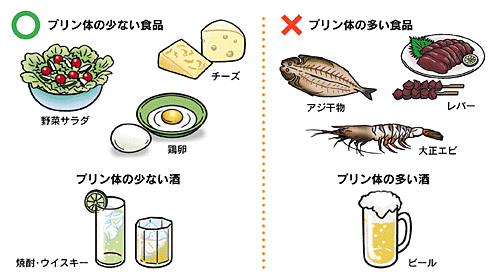
(画像引用)プリン体の多い食品・少ない食品例|日本整形外科学会
https://www.joa.or.jp/public/sick/condition/gout.html - 運動療法
食事・飲酒制限と共に、週3回程度の軽い運動(ウォーキング、ジョギングなど)がおすすめです。激しい運動は、逆に尿酸値を上昇させるため控えます。また、運動の際にはこまめに水分補給を行い、脱水症状に注意しましょう。
- 食事療法
- 薬物治療
尿酸値が8.0mg/dL以上あれば、生活指導と共に薬物治療を併用して、約3~6か月かけて、尿酸値を6.0mg/dL以下に下げるようコントロールしていきます。 尿酸値を下げるお薬には、2つのタイプがあります。- 尿酸排泄促進剤
尿酸の排泄を促すお薬です。 - 尿酸生成抑制剤
尿酸の生成を抑えるお薬です。
※自己判断による服用中止は大変危険です。何かお気づきの点がございましたら、医師・スタッフまでお気軽にご相談ください。 - 尿酸排泄促進剤
よくあるご質問
1)痛風(高尿酸血症)を放置するとどうなりますか?
次のような合併症に注意が必要です。
- 痛風結節
- 尿路結石
- 慢性腎臓病
- 心血管障害(狭心症・心筋梗塞など)
- 脳血管障害(脳出血・脳梗塞など)
高尿酸血症状態が続くと、尿酸結石が腎臓に生じ、腎機能が悪化して腎不全となり、尿毒症などを併発することで最悪の場合死に至るケースもあります。
いずれにしても、尿酸値が高くなったら早めの対処が必要です。
2)痛風は再発しますか?
はい、痛風は再発しやすい病気です。治療をしないと、半年~1年以内に再発する方が多くみられます。再発を繰り返すと、足首・膝・手関節に発症したり、慢性関節炎への移行、痛風結節、尿路結石などの合併症が現れたりすることもあります。痛風発作による痛みは1週間前後で治まりますが、痛みが治まったからと安心せず、その後も継続して、尿酸値を下げるよう薬物治療や生活習慣の改善を続けましょう。
3)痛風(高尿酸血症)では、日常生活でどんなことに注意すると良いでしょうか。
痛風の発症背景には、基礎疾患として「高尿酸血症」が存在しているため、尿酸値が高い状況を改善することが、発症および再発予防には不可欠となります。
痛風は生活習慣病なので、まずは生活習慣の乱れを見直しましょう。
- 食事療法
菜食を主とした食生活への切り替え、腹八分目を心がけて適正体重を保つ、プリン体の多い食品や果糖・アルコール類の過剰摂取を避ける(目安は1日あたり日本酒1合、ビール500ml、ウイスキー60ml程度)、水分をよく摂る(甘い飲み物・アルコール以外で1日2Lを目安)など
(画像引用)プリン体の多い食品・少ない食品例|日本整形外科学会 - 運動療法
適度にストレスを発散する、週3回程度ウォーキング・ジョギング・サイクリングなどの軽い有酸素運動を行うなど
また、薬物療法を行っている場合には、痛風発作が起こらないからと、勝手に飲むのを中断せず、決められたお薬をきちんと服用してください。
まとめ
痛風は古代エジプトで使われていたパピルス(水草から作られた最古の紙)にも記載されていたとされるほど、古来より知られている病気です。現在では「生活習慣病」のひとつとして、患者数が右肩上がりで増加しています。痛風発作時こそ激痛ですが、1週間もすれば痛みが引くため、治ったかのように錯覚して治療せずに放置したり治療を中断したりすることで、再発してしまう方が非常に多い病気です。
発症背景にある「尿酸値の高い状態(高尿酸血症)」は、薬物療法・生活習慣の見直しによって、下げることが可能です。さらに、自覚症状がなくなっても尿酸値コントロールを続けることが再発のみならず、腎疾患・心血管疾患などの合併症の発症リスクを下げます。
健康診断・人間ドックなどで尿酸値が高いことを指摘されたら、一度当院までご相談ください。

